網膜剥離
網膜剥離の概要
眼の仕組みと網膜
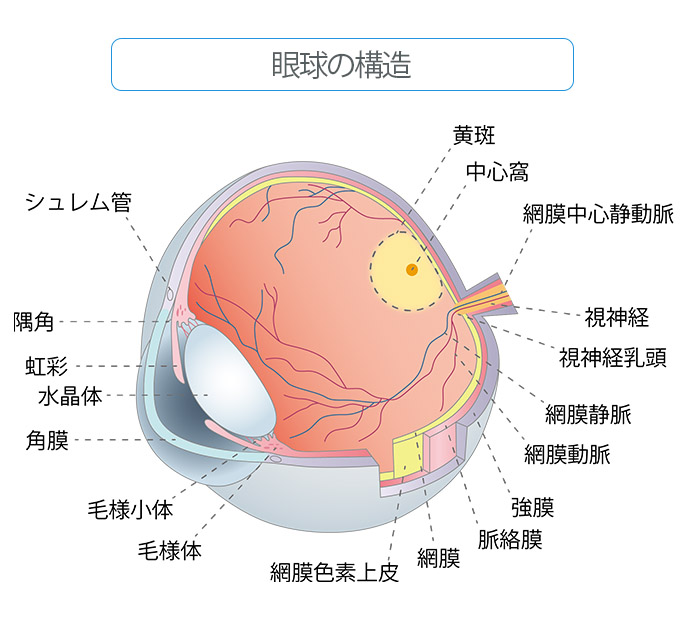
眼球をカメラに例えると、網膜とはフィルムに当たります(図1)。
角膜や水晶体を通って入った光が網膜に当たり、視神経を介して脳に刺激を伝え、ものが見える、ということになります。
網膜剥離は網膜が何らかの原因により眼球壁側から剥がれることを指し、治療法、経過はその原因により異なります。
網膜剥離には3種類あり、裂孔原性網膜剥離、牽引性網膜剥離と滲出性網膜剥離を合わせて非裂孔原性網膜剥離に分類されます。
ただし、一般的によく耳にする網膜剥離とは、裂孔原性網膜剥離を指す場合が多いです。
網膜の構造
網膜は10層の組織から構成されていて、最も深い部分を網膜色素上皮と呼びます。
網膜剥離とは、何らかの原因で網膜が網膜色素上皮から剥がれてしまった状態のことです。
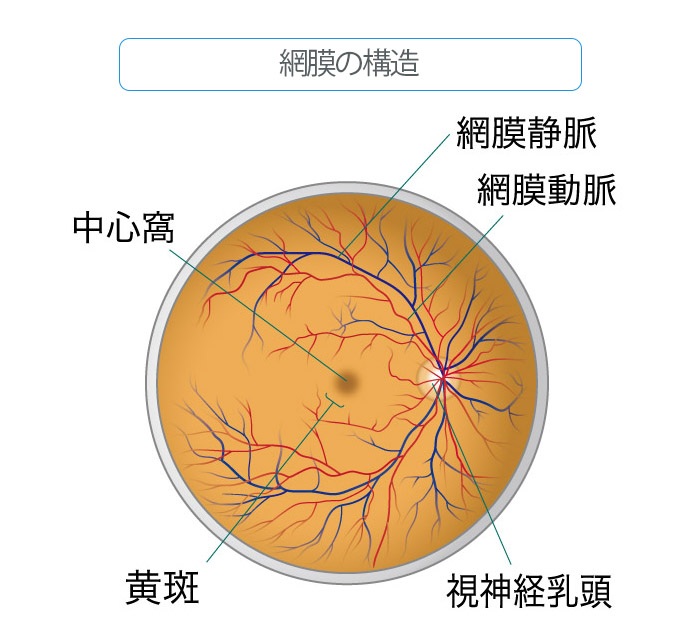
ものを見る中心部分を黄斑(おうはん)と呼び(図2)、ここは光に対して最も敏感な部分で、視力にとって一番大事な部分です。
この黄斑が剥離してしまうと急激に視力が低下し、治療がうまくいっても元通りの視力に戻らない場合があります。
網膜剥離の分類
網膜剥離は、以下のように分類されます。
裂孔原性網膜剥離
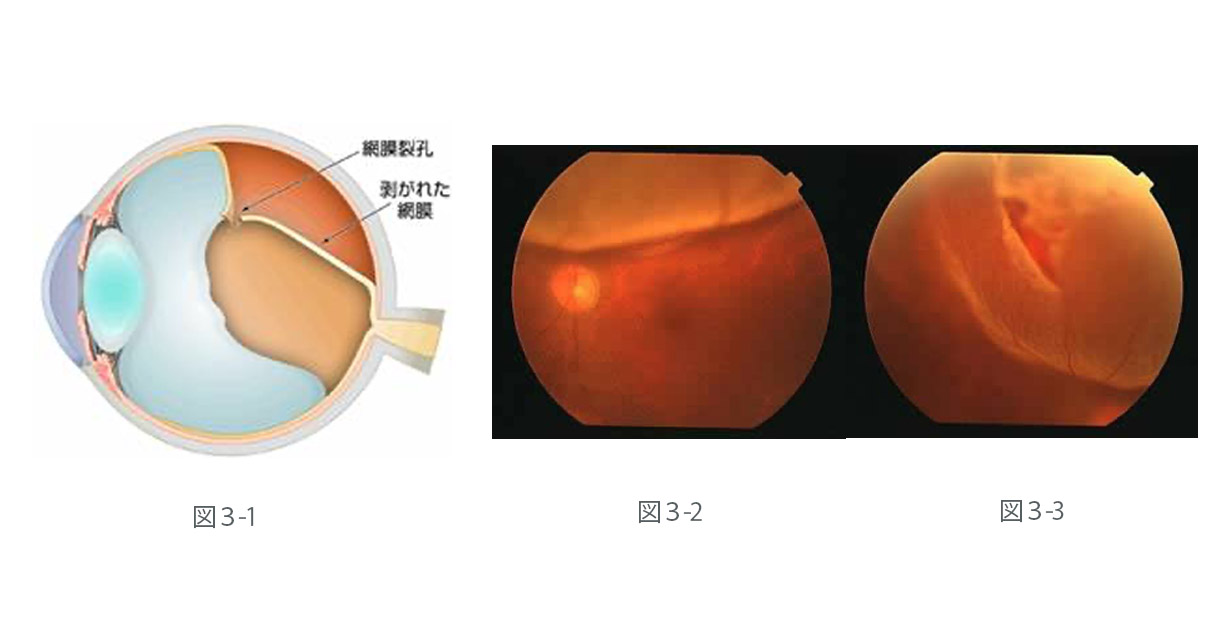
網膜剥離の中で最も多くみられるもので、網膜に孔(網膜裂孔・網膜円孔)が開いてしまい、目の中にある水(硝子体液)がその孔を通って網膜の下に入り込むことで発生します(図3)。
剥離が進行すればすべての網膜が剥がれてしまい、最終的には失明に至ります。
網膜に孔が開く原因として、老化・網膜の萎縮・外傷などがあります。剥がれた網膜には栄養が十分行き渡らなくなるため、網膜剥離の状態が長く続くと徐々に網膜の働きが低下してしまいます。
そうなると、たとえ手術によって網膜が元の位置に戻せたとしても、見え方の回復が悪いといった後遺症を残すことがあります。
近視、特に強度近視の人に多くみられ、20代と50代の人に多いといわれています。
非裂孔原性網膜剥離
網膜に孔のない網膜剥離で、牽引性網膜剥離と滲出性網膜剥離があります。
牽引性網膜剥離は眼内に形成された増殖膜あるいは硝子体などが網膜を牽引することにより網膜が剥離して起きます。
重症の糖尿病網膜症などでみられます。
滲出性網膜剥離は、網膜内あるいは網膜色素上皮側から何らかの原因で滲出液が溢れてきたために網膜が剥離してしまった状態です。
ぶどう膜炎などでみられます。
網膜剥離の症状
裂孔原性網膜剥離の症状
網膜剥離の前駆症状として飛蚊症(黒いゴミのようなものが見える症状)や光視症(視界の端に光のようなものが見える症状)を自覚することがあります。
病状が進んでくると視野が狭くなったり視力低下が起きます。黄斑が剥離すると急激に見えなくなります。
裂孔原性網膜剥離の治療
レーザーによる網膜光凝固術
網膜裂孔円孔に伴う網膜剥離が狭い範囲であれば、レーザーで剥離した網膜周囲をレーザーで包囲することで進行を止めることが出来ます。
網膜復孔術
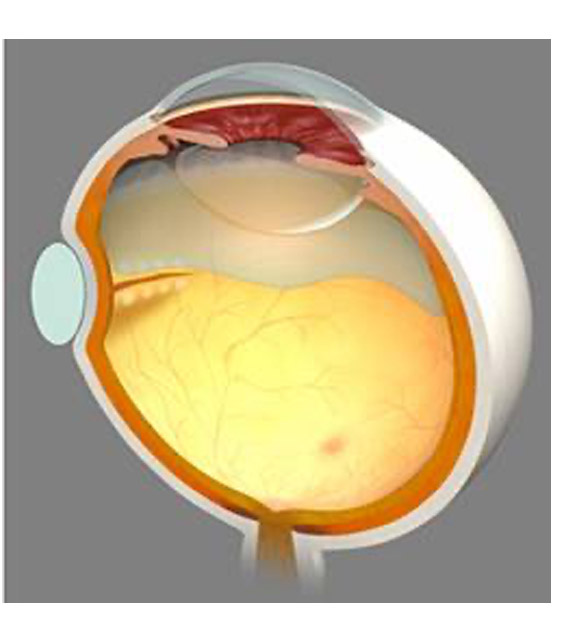
目の外から網膜裂孔の周りに熱凝固や冷凍凝固を行って隔離した網膜を密着させ、裂孔部分にバックル(シリコン素材)をあてます。
必要に応じ網膜の下に溜まった水を抜きます。(図4)
硝子体手術
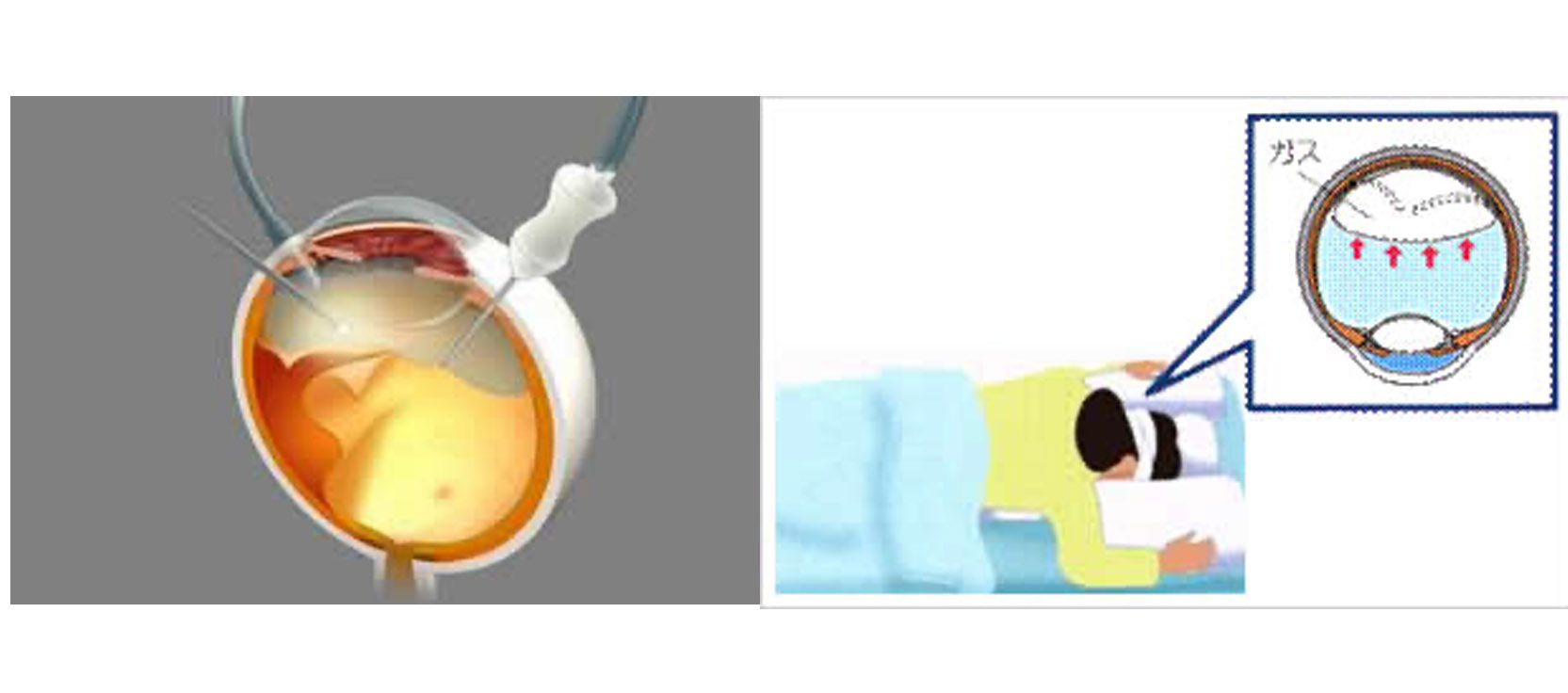
目の中に細い手術器具を入れ、目の中から治療します。剥がれた網膜を接着させるため、目の中に空気や特殊なガス、あるいはシリコーンオイルを入れます。術後にうつぶせなどの体位制限を要します。(図6)
裂孔原性網膜剥離の予後
手術療法によって多くの網膜剥離は復位させることができますが、一度の手術で網膜が復位せず、複数回の手術を必要とすることもあります。
また、重症例は増殖性硝子体網膜症と呼ばれ、剥離した網膜上に増殖膜が形成された状態で治療が非常に難しくなります。
術後の視力に関しては、もともと黄斑が剥がれていない場合には手術前と同程度にまで回復する場合もありますが、黄斑が剥がれてしまっていた場合には、もとどおりの視力に戻ることは難しくなってしまいます。
また、視野障害を残す可能性もあります。早期発見、早期治療が望ましいと言えます。
注意事項
- ※ 症状や治療方針など診療に関わる内容は、実際に検査・診察を行ったうえでなければ判断が難しいためお答えすることができません。
また、担当医師への伝言や経過報告はお受けいたしかねます。
診療の際に直接医師にお問い合わせください。 - ※ 各種申込み、医師への確認などはお受けしておりません。
- ※ 予約の取得やキャンセル、変更につきましては、メールではお受けしておりません。
- ※ 企業・団体などの営業目的での利用はご遠慮ください。
